Contexte clinique
Cysticercose
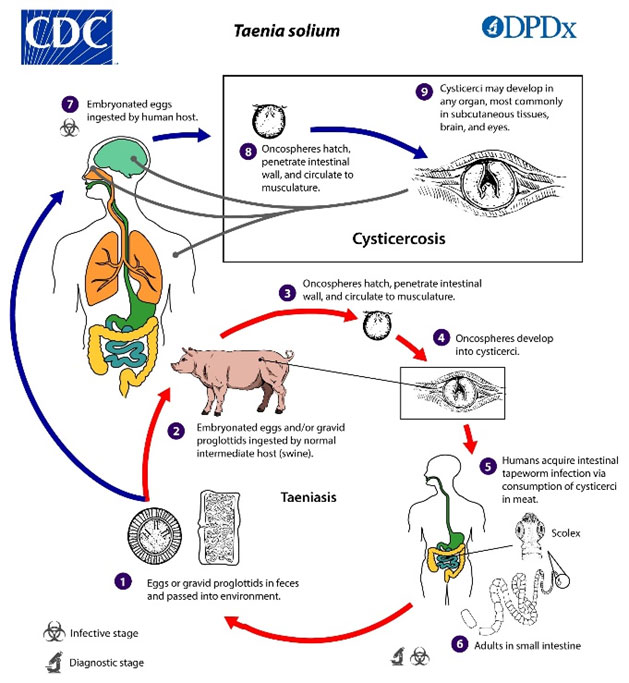 La cysticercose est une helminthiase due au développement des larves cysticerques de Taenia solium. L’Homme est le seul hôte définitif de ce cestode, abritant le ver adulte dans l’intestin et disséminant des œufs dans le milieu extérieur. Ces œufs sont directement infectieux pour l’hôte intermédiaire, habituellement le porc, mais aussi pour l’Homme lui-même, qui devient alors une impasse dans le cycle. La cysticercose humaine fait généralement suite à l’ingestion d’eau ou de végétaux souillés par les œufs. La contamination peut toutefois résulter d’une auto-infestation, soit par manuportage des anneaux du ver adulte ou des œufs, soit, exceptionnellement, par digestion d’anneaux remontés au niveau gastrique par leurs propres mouvements et par anti-péristaltisme intestinal (Gonzales et al., 2016).
La cysticercose est une helminthiase due au développement des larves cysticerques de Taenia solium. L’Homme est le seul hôte définitif de ce cestode, abritant le ver adulte dans l’intestin et disséminant des œufs dans le milieu extérieur. Ces œufs sont directement infectieux pour l’hôte intermédiaire, habituellement le porc, mais aussi pour l’Homme lui-même, qui devient alors une impasse dans le cycle. La cysticercose humaine fait généralement suite à l’ingestion d’eau ou de végétaux souillés par les œufs. La contamination peut toutefois résulter d’une auto-infestation, soit par manuportage des anneaux du ver adulte ou des œufs, soit, exceptionnellement, par digestion d’anneaux remontés au niveau gastrique par leurs propres mouvements et par anti-péristaltisme intestinal (Gonzales et al., 2016).
Les œufs ingérés libèrent des embryons qui traversent la muqueuse intestinale, gagnent le système circulatoire et migrent en différents sites anatomiques. Les larves ont une distribution préférentielle pour le tissu sous-cutané, les muscles, l’œil, et le système nerveux central. Si les cysticercoses sous-cutanées et musculaires sont souvent cliniquement discrètes et de découverte fortuite, les formes cérébrales et oculaires sont plus bruyantes au plan clinique et imposent parfois une prise en charge thérapeutique médicale et plus rarement chirurgicale avant que les lésions ne se calcifient. La mise en place précoce d’un traitement conditionne le risque de séquelles futures. Les jeunes larves, qui n’engendrent pas de réaction inflammatoire, passant inaperçues au scanner, peuvent dégénérer en quelques semaines ou évoluer lentement en relarguant alors des antigènes et en engendrant une réaction granulomateuse périphérique (image d’anneaux au scanner cérébral) (Garcia et al., 2003).
La cysticercose oculaire se révèle cliniquement par des manifestations inflammatoires ou des signes tumoraux variables en fonction de la localisation anatomique de la larve. Une neurocysticercose peut aussi être évoquée devant une épilepsie (neurocysticercoses parenchymateuses), une hypertension intracrânienne (cysticercoses sous-arachnoïdiennes et formes racémeuses des citernes de la base du cerveau) ou une hydrocéphalie (cysticercoses ventriculaires). La cysticercose cérébrale serait responsable de 3 à 8 millions de cas d’épilepsie dans le monde (WHO, 2015).
Considérée comme maladie tropicale négligée (NTD), la cysticercose est un problème majeur de Santé Publique. Cette affection est largement répandue dans les pays en développement des zones tropicales et subtropicales où elle concerne plus de 50 millions d’individus. C’est en Amérique centrale que la prévalence est la plus élevée (5-10%), mais la cysticercose sévit aussi en Amérique du sud, en Afrique centrale et du sud, sur le pourtour de l’océan indien, dans le sud-est asiatique, en Chine. Dans ces foyers, elle est liée à l’existence d’un élevage porcin traditionnel sans contrôle vétérinaire et à des conditions d’hygiène de vie précaires (Braae et al., 2018).
Actuellement, elle devient un problème émergeant dans les pays industrialisés, notamment en Europe et en Amérique du Nord, où le nombre de cas diagnostiqués augmente du fait de la mondialisation et la migration de porteurs asymptomatiques de Taenia adultes venant des zones d’endémies (Zammarchi et al., 2013, Symeonidou et al., 2018).
Compte tenu des manifestations cliniques non spécifiques et du délai très long d’apparition de signes après contamination, le diagnostic reste difficile. Le diagnostic parasitologique direct n’est que très rarement posé en raison du caractère invasif des biopsies. Devant des troubles cliniques et dans un contexte épidémiologique évocateur, les examens morphologiques (scanner, imagerie par résonance magnétique), bien qu’onéreux et souvent inaccessibles en zones d’endémie (Gomez-Morales et al., 2017), sont une étape essentielle du diagnostic. Ce diagnostic doit être immunologiquement confirmé par recherche d’anticorps sur sérum ou liquide cérébrospinal.
RÉFÉRENCES SCIENTIFIQUES
- Deckers N, Dorny P. Immunodiagnosis of Taenia solium taeniosis/cysticercosis. Trends Parasitol. 2010 Mar;26(3):137–44.
- Del Brutto OH. Diagnostic criteria for neurocysticercosis, revisited. Pathog Glob Health. 2012 Sep;106(5):299–304.
- Dournon N, Epelboin L, Brion M-C, Paris L, Bricaire F, Caumes E. Seroconversion of neurocysticercosis occurring after anti-helminthic treatment. J Travel Med. 2012 Dec;19(6):383–6.
- Garcia HH, Nash TE, Del Brutto OH. Clinical symptoms, diagnosis, and treatment of neurocysticercosis. Lancet Neurol. 2014 Dec;13(12):1202–15
- Gekeler F, Eichenlaub S, Mendoza EG, Sotelo J, Hoelscher M, Löscher T. Sensitivity and specificity of ELISA and immunoblot for diagnosing neurocysticercosis.n Eur J Clin Microbiol Infect Dis 2002 21(3):227-229.
- Michelet L, Fleury A, Sciutto E, Kendjo E, Fragoso G, Paris L, Bouteille B. Human neurocysticercosis: comparison of different diagnostic tests using cerebrospinal fluid. J Clin Microbiol 2011 49(1):195–200.
- Mwang’onde BJ, Nkwengulila G, Chacha M. The Serological Survey for Human Cysticercosis Prevalence in Mbulu District, Tanzania. Adv Infect Dis 2012 02(03):62–66.
- Raccurt CP, Agnamey P, Boncy J, Henrys JH, Totet A. Seroprevalence of human Taenia solium cysticercosis in Haiti. Raccurt CP, Agnamey P, Boncy J, Henrys JH, & Totet A, J Helminthol 2009 83(2):113–116.
- Rodriguez S, Wilkins P, Dorny P. Immunological and molecular diagnosis of cysticercosis. Pathog Glob Health. 2012 Sep;106(5):286–98.
- Salazar-Anton F, Tellez A, Lindh J. Evaluation of an immunodot blot technique for the detection of antibodies against Taenia solium larval antigens. Parasitol Res 2012 110(6):2187–2191.
- Šoba B, Beović B, Lužnik Z, Skvarč M, Logar J. Evidence of human neurocysticercosis in Slovenia. Parasitology 2014 Apr;141(4):547-53.
- van Doorn HR, Wentink-Bonnema E, Rentenaar RJ, van Gool T. Specific cross-reactivity in sera from cystic echinococcosis patients in an enzyme-linked immunoelectrotransfer blot for cysticercosis diagnostics. Trans R Soc Trop Med Hyg. 2007 Sep;101(9):948–50.
LE TEST CYSTICERCOSIS Western Blot IgG
Bien que l’ELISA soit le test quantitatif le plus utilisé pour le dépistage, il manque de sensibilité, en particulier lors des neurocysticercoses parenchymateuses. Par ailleurs, il présente un risque important de réactions croisées avec d’autres parasites et manque donc de spécificité, surtout dans les pays en voie de développement où le polyparasitisme est fréquent.
La Haute Autorité de Santé (HAS) en France et le Center for Disease Control and prevention (CDC) américain recommandent l’utilisation de l’immunoempreinte pour la confirmation des sérodiagnostics (Argumentaire HAS, 2018, DPDx Cysticercosis, 2019).
L’immunoempreinte (ou immunoblot ou Western Blot) est le test sérologique le plus sensible et le plus spécifique (Rodriguez et al., 2012, Deckers et al., 2010). Il permet le diagnostic de la maladie à un stade de son évolution susceptible de répondre à un traitement chimiothérapique.
Pour pouvoir répondre à l’exigence de la demande, nous avons développé un test fiable basé sur la technique de Western Blot. Couplé à l’utilisation d’antigènes naturels hautement sensibles, le test CYSTICERCOSIS Western Blot IgG se positionne ainsi parfaitement comme technique de confirmation des tests classiques de dépistage de la cysticercose et de la neurocysticercose.
Les évaluations du test CYSTICERCOSIS Western Blot IgG sur des cohortes d’échantillons ont montré une sensibilité de 97 ,5% et une spécificité de 100%, pour des patients atteints de parasitoses et maladies auto-immunes différentes.
Nos produits
Commander
Pour commander en France, écrivez-nous à notre adresse Order en indiquant les références et descriptions des produits que vous souhaitez, ou téléphonez au 04 78 83 34 87.
